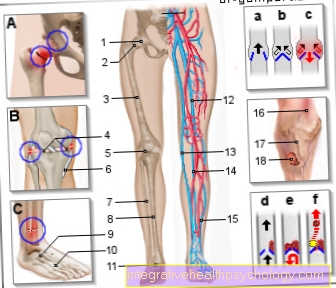
Perifēro artēriju oklūzijas slimības (PAD) terapija
Kā ārstē perifēro artēriju oklūziju?
Terapija ir atkarīga no perifēro artēriju slimības stadijas. Stadionā I. un II ir mērķis, kas Pastaigas attālums uz uzlabot un tādējādi mazināt pacienta diskomfortu. No otras puses, III un IV stadijā skartās ekstremitātes (parasti Zemāks) līdz saņemt.
Var izšķirt vienu cēloņsakarība un a simptomātiska Perifēro artēriju oklūzijas slimības terapija:
- Cēloņsakarības terapijas mērķis ir novērst riska faktorus, lai noņemtu slimības pamatu, t.i., lai novērstu arteriosklerozes progresēšanu.
- No otras puses, simptomātiskās terapijas mērķis ir atvieglot simptomus un novērst arteriosklerozes izraisītās izmaiņas.
PAD atbilstoša terapija
- Darba terapija (Pastaigas apmācība): I-II posms
- Narkotiku terapija: II-IV posms
- Revaskularizācija (asinsvadu atkārtota atvēršana): II-IV posms
- Infekcija un brūču ārstēšana: IV posms
- amputācija: IV posms
Principā esošais Riska faktori ir novērsti kļūt. Tas ietver atteikšanos no Smēķēšana, optimāls Cukura diabēts -Ārstēšana, ārstēšana Augsts asinsspiediens (Hipertensija), kā arī lipīdu metabolisma traucējumu ārstēšana (cēloņsakarības terapija).
Tam vajadzētu būt veselīgam uzturs Esiet novērots, kā arī regulāri vingrojiet.
Stadionā I. un II perifēro artēriju slimība, ikdienas pastaigas vingrinājumi (Darba terapija) notiek. Mērķis ir stiprināt apvedceļa shēmas (nodrošinājumus) un tādējādi panākt audiem pietiekamu asiņu un skābekļa piegādi. Šim nolūkam pacienti jālieto katru dienu 1 – 1 ½ Staigāšanas stundas ar intervālu. Tas nozīmē, ka, ja rodas sāpes, jūs apstājaties un, ja tās izzūd, jūs turpināt trenēties. Tam ir pieejamas arī pastaigu vai PAOD grupas. Šīs apmācības laikā jāpalielina pastaigas attālums bez sāpēm.
Ergoterapijai nevajadzētu notikt, kad ir nodrošināta asins piegāde II posms jau ir ļoti ierobežots, kā arī III un IV posmā, jo augstais iedarbības līmenis šeit rada kritiska skābekļa deficīta risku ar audu bojājumiem.
Sports un PAOD
Parasti PAD pacientiem ieteicams vingrinājums un izturības sports, vienmēr iespēju robežās un konsultējoties ar ārstējošo ārstu (piemēram, nūjošana).
Tas var pazemināt ZBL holesterīna līmeni (“slikto” holesterīnu) un pozitīvi ietekmēt citus asinsrites parametrus, piemēram, asinsspiedienu, sirds izvadi un pulsu.
Tā kā daudziem pacientiem ir arī izmaiņas koronāro artērijās (Koronāri) kā daļu no KHK (Koronārā sirds slimība), komplikācijas var novērst.
Vietējā rīcība
Turklāt vajadzētu vietēja rīcība veikti, lai novērstu ievainojumus un uzlabotu brūču dzīšanu. Tas ietver piesardzību Pēdu kopšana (piemēram, regulāra losjona uzlikšana raupjai ādai, pedikīrs un ērtu apavu nēsāšana). Turpmākus pasākumus var veikt jo īpaši III un IV posmā. Tas ir tas, kā viņa palīdz Apakšstilbilai uzlabotu asinsriti, un kokvilnas pārsēji var novērst spiediena bojājumus.
Piezīme: siltuma uzklāšana
No otras puses, jāizvairās no siltuma pielietošanas, jo šeit ir nepieciešams vairāk skābekļa. Tas var sabojāt audumu!
Ja jau ir bijuši jebkāda veida audu bojājumi, protams, ir indicēta arī šī ārstēšana. Tomēr to veiks ārsti / medmāsas, un tas ir individuāli atkarīgs no nodarītā kaitējuma.
Medicīniskā terapija
Arī plašs ārstniecības Terapija ir iespējama:
- Tātad narkotikām, kas pasliktina asinsriti, vajadzētu izlaists kļūt. Tie ietver, piemēram, ? -Blocker (Beta blokatori).
- Katram pacientam ir jēga kavēt trombocītu agregāciju ("asiņu retināšana"; patiesībā tomēr asinis nav atšķaidītas, bet tikai apgrūtina trombocītu (trombocītu) salipšanu kopā). Tas tiek darīts, izmantojot ASASS 100S (aspirīns). Tiek parakstītas devas 100 mg / d - 300 mg / d. Ja rodas blakusparādības vai ir zināma nepanesamība, ir iespējams pāriet uz klopidogrelu (75 mg / dienā). Jaunāki pētījumi (CAPRIE pētījums) pat liek domāt, ka klopidogrels ir efektīvāks par ASA perifēro artēriju oklūzijas slimībās (PAD).
- Marcumara antikoagulācijai (antikoagulācijai) vajadzētu notikt tikai tad, ja ir citi iemesli. Tas var būt nepieciešams, ja ir bijusi arteriālā embolija (asinsvadu oklūzija) vai īpaša veida artēriju oklūzija.
- Ja asinsvada diametra atjaunošana, izmantojot katetru pasākumus (skatīt zemāk), nebija veiksmīga, posms tika veikts III un IV Prostanoīdi administrē. Tomēr tos ievada intravenozi, nevis tablešu veidā, t.i. injicēts tieši vēnā.
Pat ja tiek plānota operācija, līdz tam laiku var savienot ar prostanoīdiem.
Protams, asinsrites traucējumus var ārstēt arī ar homeopātiskām zālēm. Lūdzu, izlasiet: Homeopātija asinsrites traucējumiem.
Informācija: prostanoīdi
Pašlaik lietotās zāles sauc par aloprostadilu (Prostavasin®, prostaglandīnu E1) un iloprostu (Ilomedin®, prostaciklīna atvasinājumu). Šīs zāles nodrošina (īslaicīgu) asins plūsmas uzlabošanos, paplašinot asinsvadus. Tas ļauj asinīm labāk pārvarēt sašaurinājumu un ir iespējama labāka piegāde caur apvedceļa shēmām (nodrošinājumiem). Tiem ir arī citi efekti, piem. asins trombocītu līmēšana tiek kavēta (trombocītu agregācijas kavēšana), un, pateicoties dažādiem efektiem, tiek uzlabota vielmaiņas situācija nepietiekami apgādātajā (išēmiskajā) zonā.
- Asinsrites uzlabošana, paplašinot asinsvadus, ir arī viens no citu zāļu, cilostazola (Pental®, tā saukto PDE-3 inhibitoru (fosfodiesterāzes-3 inhibitoru)) darbības principiem. Tomēr pagaidām nav pieejami ilgtermiņa dati. Amerikāņu speciālistu biedrības iesaka šīs zāles, pašlaik tiek pārskatītas Vācijas vadlīnijas.
- Tiek teikts, ka vēl viena procedūra, kas pazīstama kā izovolēmiskā hemodilutācija, asins šķidrināšana, uzlabo asinsriti. Tomēr tas ir norādīts tikai īpašos gadījumos, ja ir pārmērīgi daudz sarkano asins trombocītu (eritrocītu) (poliglobulāri). Šajā procedūrā tiek ņemti 500 ml asiņu, un tajā pašā laikā infūzijas veidā tiek padoti 500 ml šķidruma (parasti galda sāls, NaCl). Tas samazina asiņu viskozitāti. To norāda ar hematokrīta vērtību (Hkt), kas norāda cieto asins komponentu skaitu procentos. Šim atšķaidījumam Hkt vajadzētu sasniegt 35–40%. Tā kā šī terapija tiek izmantota reti, tā efektivitātes pētījumi vēl nav pieejami.
- Progresīvākos gadījumos var izmantot arī sirds mazspējas terapijas ārstēšanas iespējas (skatīt tēmu sirds mazspēja).
Minimāli invazīvas procedūras
Tieši pievērsties artēriju sašaurinājumiem ir invazīvie pasākumi iespējams. Tās ir sadalītas katetru procedūrās un ķirurģiskās procedūrās. Atkarībā no sašaurinājuma pakāpes un garuma ir iespējamas dažādas pieejas:
Katetru procedūras tiek izmantotas no IIb posma. Dažādās procedūrās katetru gandrīz vienmēr no cirkšņa ievada sašaurinātajā traukā. Asinsvadu padara redzamu, ievadot kontrastvielu, un pēc tam izmanto dažādas metodes:
- Standarta PTA (perkutānā transluminālā angioplastika) procedūrā caur artēriju sašaurinājumam tiek padots tā saucamais vads. Pēc tam sašaurinājumā virs šī virzošā vada tiek iespiests piepūšamais balona kateteris un tajā piepūsts. Tas izraisa trauka paplašināšanos, un stents tiek izmantots, lai novērstu turpmāku sašaurināšanos šajā brīdī (stenta implantācija). Tomēr šī metode ir piemērota tikai neliela attāluma sašaurinājumiem vai slēgumiem līdz 10 cm. PTA nav piemērota arī tad, ja pārkaļķošanās ir pārmērīga.
- Garākām šaurām ejām ir pieejamas īpašas procedūras. Ar lāzera, rotācijas vai ultraskaņas angioplastiku palīdzību artēriju sienu kalcifikācijas tiek noņemtas, izmantojot lāzeru, urbšanas galviņu vai ultraskaņu.
- Ir iespējamas papildu zāļu ievadīšanas kombinācijas, lai izšķīdinātu oklūzijas, sūkšanu un PTA.
operācija
Ķirurģiskie pasākumi ir atkarīgi no PAD stadijas un sašaurināšanās pakāpes un garuma:
- Ja lielajā iegurņa un augšstilba artērijās (jostas un augšstilba artērijās) ir asinsvadu sašaurinājumi, var mēģināt asinsvadus nomizot. To sauc par atslāņošanos vai trombendarterektomiju (TEA). E.g. Ar tā saucamo gredzenu noņēmēju palīdzību tiek izgriezta kalcifikācija un asinsvada sienas iekšējā daļa (intima).
- III un IV posmā var būt nepieciešams tiltiņus apiet (apvedceļš). Ir daudz iespēju. Oklūziju gadījumā augšstilbā vai apakšstilbā parasti tiek noņemta "lielā rožu vēna", lielā saphenous vēna, kas kalpo kā aizvietotājs. Tā ir viena no virspusējām vēnām un iet no pēdas iekšējās potītes priekšā virs augšējās augšstilba līdz cirksnim. Tā kā tā ir viena no virspusējām vēnām, kas atbild tikai par 10% no atgriešanās asins plūsmas, noņemšana ir iespējama bez lieliem ierobežojumiem. Tā vietā ir iespējams izmantot arī eksogēnu materiālu. Parasti tas ir teflons (PTFE, poli-tetrafluoretilēns). Tomēr to izmanto tikai tad, kad galvenā artērija un iegurņa asinsvadi ir sašaurināti, jo šeit ir nepieciešams lielāks asinsvada diametrs, tomēr ne visus asinsvadu oklūzijas var operēt. Sliktākajā gadījumā var gadīties, ka asins piegāde ir tik ierobežota, ka ekstremitāte mirst. Tad pēdējais variants (tā saucamā ultima ratio) ir tikai amputācija. Tomēr, pirms tiek ieteikts šāds ārkārtējs pasākums, visas citas procedūras tiks rūpīgi apsvērtas.
Tā kā zāles tiek nepārtraukti mainītas, vienmēr tiek meklētas jaunas terapijas iespējas. Pastāv arī dažas eksperimentālas terapijas ar PAOD, taču tās tiek veiktas tikai klīnisko pētījumu kontekstā. Protams, tas notiek tikai pēc detalizētas pārbaudes. Pašlaik tiek pārbaudīta gēnu terapija. Ar noteiktu augšanas faktoru (VEGF, rFGF-2) palīdzību jāstimulē asinsvadu augšana. Turklāt tiek pārbaudīta terapija ar kaulu smadzeņu cilmes šūnām. Ar šo procedūru ir jāstimulē trauku augšana un jāveido arī jauni trauki.
Izlasiet arī mūsu rakstus:
- Augšstilba amputācija
- Apakšstilba amputācija
- Pirksta amputācija.
prognoze
Tā kā PAD ir atkarīgs no daudziem faktoriem, laika gaitā ir grūti izdarīt precīzu prognozi. Papildus skatuvei tas ir ļoti atkarīgs no tā, cik lielā mērā cēloņus var ārstēt. Tātad ir viens slikta prognoze, ja tā būtu Dūmi nepadosies. Šis un slikti izturējās Cukura diabēts ievērojami palielina atkārtotas oklūzijas risku! Biežāk tiek veiktas arī amputācijas.
Turklāt ir jāņem vērā, cik lielā mērā arterioskleroze jau ir uzbrukuši citiem kuģiem. Uz iegūto Komplikācijas īpaši ietver koronāro artēriju slimību (CHD), Smadzenes piegādājošo artēriju sašaurināšanās un citas slimības, kas radušās riska faktoru dēļ.
Kopumā var teikt, ka PAD pacienta vidējais dzīves ilgums ir aptuveni 10 gadi. Galvenie nāves cēloņi ir Sirdstrieka (~ 60%) un insults (Apopleksija, ~ 10%). Tas ir saistīts ar faktu, ka puse no visiem pacientiem II stadijā cieš no CAD. III posmā tas jau ir 90%! Turklāt III stadijā pusei pacientu smadzenes piegādājošās artērijās ir asinsvadu sašaurinājumi, ko izraisa arterioskleroze.
Tādēļ ārkārtīgi svarīga ir CHD pārbaude un turpmākā ārstēšana.


.jpg)